В 1921 году канадские ученые Фредерик Бантинг и Чарльз Бест путем многочисленных опытов получили вещество, ставшее впоследствии спасением для пациентов, страдающих сахарным диабетом 1-го типа. Абсолютно смертельное на тот момент заболевание оказалось возможным лечить при помощи инсулина, полученного из поджелудочной железы телят. Сегодня наука не стоит на месте: исследования и разработки, которые продолжают внедрять ученые, обещают в еще большей степени облегчить жизнь людей, страдающих этим недугом.
От Египта до Канады — дорога в 3,5 тыс. лет. Первое упоминание о диабете встречается в Папирусе Эберса — древнем египетском манускрипте, датированном 1500 годом до н.э. А в 137 году уже н.э. римский врач Аретей Капподакийский дал первое клиническое описание болезни, он же ввел в медицинскую практику термин «диабет». Упоминания о диабете встречаются в трудах врачей античной Греции, целителей средневековой Европы, в медицинских описаниях индо-тибетской и арабской медицины. Заболевание определяли по таким признакам, как неутолимая жажда, частое мочеиспускание, сухость кожных покровов, потеря веса. Причиной болезни древние врачи считали и несварение желудка, и неправильную работу почек. Со временем была установлена связь между заболеванием и повышенным количеством сахара в крови. В Древнем Китае придворные лекари, не имевшие права физически осматривать высокопоставленных пациентов, отмечали у больных сладкий запах мочи и дали заболеванию название «болезнь сладкой мочи». Жизнь больного диабетом была мучительной и ограничивалась максимум 7-8 годами, человек умирал либо от осложнений, вызванных диабетом, либо от истощения, наступившего от строжайшей безуглеводной диеты. Хотя жизнь порой подкидывала удивительные исключения. Например, в русской царской армии более чем у 0,4% новобранцев наблюдалось повышенное количество глюкозы в моче. Никаких медицинских описаний по этому поводу не осталось, поэтому объяснить, как выживали больные, невозможно.
В России с работами по изучению внутренней секреции поджелудочной железы и открытию нового метода лечения диабета 1-го типа связаны имена таких ученых, как Оскар Минковский и Леонид Соболев. Первый при помощи практических методов доказал, что поджелудочная железа выделяет пищеварительные соки и вещество, регулирующее сахар в крови. Второй вплотную подошел к открытию инсулина, но не успел завершить работы из-за болезни и последовавшей за ней смерти. Его идеи были с успехом использованы канадцами Бантингом и Бестом. В 2021 году полученное из поджелудочной железы телят вещество — инсулин — было введено подопытным собакам, у которых экспериментально был вызван сахарный диабет. Симптомы болезни у животных исчезли.
Первым пациентом в 1922 году стал 14-летний Леонардо Томпсон. После второй инъекции (первая вызвала аллергию), мальчик пошел на поправку — диабет перестал прогрессировать. Получить спасительный укол жаждали сотни больных, но доступен он тогда был лишь единицам.
Буквально по горячим следам компания Eli Lilly начала промышленный выпуск инсулина. Вместе с тем опыты по его улучшению не прекращались — в качестве материала для получения вещества использовались поджелудочные железы КРС, свиней, рыб и китов. Пациенты продолжали страдать от аллергии, вызванной инъекциями, но инсулин, все более совершенствуясь, давал больным возможность жить. Человеческий инсулин был получен лишь в 1978 году при помощи генной инженерии. А спустя десятилетие он начал выпускаться в промышленных масштабах и неограниченных количествах. В РФ разработчиками оригинальной технологии производства человеческого генно-инженерного инсулина стали профессор Алексей Степанов и биотехнолог и генный инженер Александр Байдусь.



Первый и второй — излечимо, но дорого. Первоначально инсулином пытались лечить оба типа диабета, не зная, что заболевания имеют разные причины: при диабете 1-го типа поджелудочная железа перестает вырабатывать инсулин, уровень глюкозы в крови повышается. При диабете второго типа клетки организма теряют чувствительность к инсулину, поджелудочная железа вынуждена вырабатывать большее количество гормона, что также влечет за собой тяжелые последствия. «Больных диабетом 1-го типа в мире не так много, порядка 42 млн человек — это всего 10% заболевших, а вот больных диабетом 2-го типа значительно больше. Заболевание может долго не проявляться и протекать бессимптомно, а организм в это время активно разрушается, — рассказывает президент Российской диабетической ассоциации, главный редактор «Российской диабетической газеты» Владимир Богомолов. — Диабетики 2-го типа — обычно люди с ожирением или повышенной массой тела, у которых возникает резистентность — невосприимчивость к инсулину. При помощи диет, физических нагрузок на начальной стадии можно предотвратить возникновение ожирения и вести немедикаментозное сопровождение таких пациентов. Для решения проблемы диабета 2-го типа нужна определенная социальная политика, широкая информационная поддержка, просветительская работа, организация правильного питания в школах, доступность спортивных объектов. Все эти мероприятия требуют планового финансирования. Поэтому гораздо проще и дешевле дать больному таблетку. То, что сейчас идет интенсивный перевод людей с диабетом 2-го типа на дорогостоящие медикаменты, причем зачастую инъекционного характера, вызывает озабоченность».
Российская диабетическая ассоциация, которая была организована в 1990 году, длительное время занимается поиском путей излечения заболевания. Благодаря шприц-ручкам, инсулиновым помпам, при помощи которых инсулин попадает в организм человека, больной получает возможность полноценной жизни. Но все же введение инсулина является лишь компенсацией заболевания, а не его лечением. В поисках панацеи РДА даже назначила премию в 3 млн рублей тому, кто представит доказательства излечения диабета 1-го и 2-го типа. Чтобы избежать случаев мошенничества от лжецелителей, должны быть представлены документы, достоверно подтверждающие наличие в прошлом у человека сахарного диабета.
Президент РДА рассказал о лабораторных и клинических изысканиях российских, шведских и латиноамериканских биотехнологов, разработавших более 20 лет назад способы генно-инженерного производства человеческого С-пептида, который используется для больных диабетом 1-го типа. «С-пептид образуется из проинсулина после ферментантивного «отрезания» С-пептида от инсулина. Выяснилось, что С-пептид не является бесполезным «мусорным» фрагментом, образующимся в процессе производства инсулина. За прошедшие 22 года использования С-пептида в крайне ограниченных группах людей с сахарным диабетом 1-го типа из-за высокой цены инновационного препарата, не выведенного еще на рынок, не было отмечено неблагоприятных эффектов», — пояснил он. До сих пор С-пептид используется у пациентов, проживающих вне границ РФ. Перспективным для стимуляции регенерации В-клеток оказался гормон предшественник инсулина — проинсулин.

Метод лечения с давней историей. Введение инсулина — это лишь компенсация, а не лечение. Пока единственным методом лечения диабета остается трансплантация поджелудочной железы.
Впервые такую операцию осуществили в декабре 1966 года Вильям Келли и Ричард Лиллехей из г. Миннесота (США). В нашей стране пионером трансплантации в 1971 году стал академик Валерий Шумаков.
«В Нижнем Новгороде впервые мы провели пересадку органа в 2016 г. в ФБУЗ «ПОМЦ ФМБА России» и сейчас продолжаем достаточно успешно делать подобные операции. Сразу на операционном столе происходит нормализация уровня глюкозы, в ряде случаев при гиперпродукции инсулина трансплантированной железой приходится осуществлять продленную инфузию раствора глюкозы. В результате трансплантации наши пациенты не только сохраняют здоровье, но и получают возможность иметь семью и детей. В июне у одной из пациенток, перенесшей пересадку поджелудочной железы, мы ожидаем рождение ребенка — это большая редкость, — рассказывает заведующий кафедрой факультета хирургии и трансплантологии ПИМУ, главный внештатный трансплантолог МЗ Нижегородской области Владимир Загайнов. — Но при проведении трансплантаций мы сталкиваемся с определенными трудностями. Это, во-первых, дефицит донорских органов, во-вторых, не каждая поджелудочная железа пригодна для пересадки, в-третьих, у реципиента может возникнуть реакция отторжения трансплантата. Кроме того, методика операции непростая и чревата осложнениями». Поэтому сегодня учеными Приволжского исследовательского медицинского университета разрабатываются альтернативные способы лечения диабета. На протяжении 2 лет здесь работают над технологией выделения из поджелудочной железы островков Лангерганса, продуцирующих инсулин, и отработкой путей их введения их в организм пациента. Трансплантация островков уже применяется при лечении больных в Европе и США. Центр JDYF в США потратил на эти исследования порядка 30 млрд долларов. В РФ трансплантацией человеческих эмбриональных В-клеток более 40 лет занимался академик Геннадий Сухих. Методика трансплантация В-клеток однозначно признана методом лечения осложнений сахарного диабета. Такой же позиции придерживается Консенсус по трансплантации Европейской ассоциации по изучению диабета. В отличие от трансплантации цельной поджелудочной железы, трансплантация островков имеет ряд преимуществ, несмотря на технологические трудности. «Сложность нового метода заключается в выделении островков бета-клеток из поджелудочной железы: при выполнении манипуляции требуется соблюдение ряда правил, в первую очередь это особые условия сохранения их жизнеспособности и стерильности. А вот сама пересадка выделенных клеток в организм больного — процедура достаточно несложная для реципиента и технически выполнимая, случаев летальности и осложнений здесь на порядок меньше, чем при трансплантации цельной поджелудочной железы, — говорит Владимир Загайнов. — Технология введения островков в РФ пока не воспроизведена, и мы планомерно работаем над подготовкой к реализации этой методики. Сейчас проводятся эксперименты на животных. В дальнейшем, при получении соответствующих разрешений, можно будет перейти непосредственно к лечению инсулиндефицитных состояний у человека».

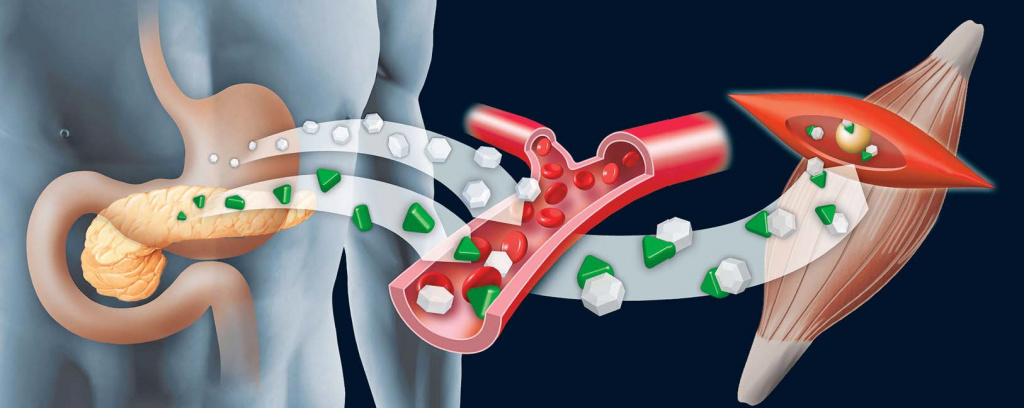
Но российские ученые хотят продвинуться в своих разработках дальше. Не просто пересаживать островки от донора к пациенту, но поместить их в альгинатную капсулу с микропорами, позволяющими инсулину свободно выделяться, а питательным веществам и кислороду, в свою очередь, беспрепятственно проникать внутрь капсулы. Возможность клеток свободно реагировать на биологические сигналы позволит избежать проведения иммуносупрессивной терапии, предполагающей длительное использование иммунодепрессантов, предотвращающих иммунное отторжение трансплантированных островков. Эти препараты снижают иммунную защиту пациента и могут повлечь за собой развитие специфических осложнений.
«Технология трансплантации клеток поджелудочной железы предназначена для лечения двух категорий пациентов. Это абсолютные инсулинодефицитные состояния — сахарный диабет 1-го типа, последствия воспаления поджелудочной железы, когда она полностью погибает или ее удаляют в силу, например, воспалительных или онкологических заболеваний. Вторая категория — пациенты с хроническим болевым панкреатитом, для которых оптимальным является тотальное удаление железы как источника постоянных сильных болей. Из удаленного органа выделяются островки, и их вводят этому же пациенту, тем самым предупреждая развитие тяжелых гипогликемических состояний», — поясняет Владимир Загайнов.
По словам ученого, эта методика откроет новые возможности для лечения, уже сейчас идет формирование базы данных пациентов с хроническим панкреатитом. Благодаря новой оперативной технологии в будущем они получат необходимую помощь и статус физически полноценных граждан общества. Сегодня таким больным трудно назначить адекватное лечение, в силу чего они быстро становятся инвалидами.
Кроме методики выделения островков и операций по трансплантологии поджелудочной железы, ученые ПИМУ совместно с московскими коллегами работают в направлении лечения диабета у детей на ранних стадиях его развития и профилактики при высокой угрозе появления. Разработка терапевтических моноклональных антител позволит по-новому взглянуть на лечение аутоиммунных заболеваний и, возможно, полностью избавиться от диабета на начальной стадии заболевания.
В Советском Союзе методику моноклональных антител разрабатывал профессор Владимир Исаченков. В США этим направлением занимается фирма Eli Lilly and Company, схожие исследования проводят ученые из Линчепингского университета (Швеция). Они завершили вторую стадию клинических исследований вакцины против сахарного диабета 1-го типа.
О чем говорят цифры. Эндокринологи отмечают важность обучения больных диабетом в так называемых школах диабета. Главной целью школ, существующих чаще в форме клубов, является проведение занятий для пациентов, больных диабетом, где говорят о значимости проведения регулярного тестирования, о методах лечения и самоконтроля, о необходимости соблюдения здорового образа жизни, приспособлении назначенного лечения к индивидуальным условиям жизни, предотвращении хронических и острых симптомов заболевания. Важно, отмечают специалисты, чтобы человек вовремя получил всю необходимую информацию о своем заболевании и психологическую поддержку. В Нижневартовске, например, действуют школа диабета для родителей, чьи дети больны диабетом 1-го типа. Такие же мероприятия проводятся в Нижегородской области. Татарстан один из регионов с наибольшим количеством детей, болеющих сахарным диабетом. В одном из детских садов Казани создана пока единственная в городе группа для таких малышей.
Между тем в целом по России в настоящее время отмечается резкое снижение количества школ диабета. Если в 2014 году в РФ действовало более 1500 школ диабета, то к 2020-му их стало почти в 2 раза меньше. К сожалению, финансирование деятельности школ для больных диабетом в медучреждениях не предусмотрено программами государственных гарантий бесплатного оказания гражданам медицинской помощи. А вот динамика заболевания неуклонно возрастает. За последние 20 лет число больных сахарным диабетом увеличилось в 2,5 раза. Предположительная распространенность сахарного диабета в России составляет 5,7%, а численность официально зарегистрированных больных — 9 млн человек. С одной стороны, рост числа больных сахарным диабетом свидетельствует об улучшении диагностики: выявление диабета на ранних стадиях заболевания привело к увеличение количества больных. Наиболее ответственные к своему здоровью граждане сами инициируют диагностику диабета. Но немаловажным фактором заболеваемости все же остаются неправильное питание и нездоровый образ жизни.
«Я и многие мои коллеги убеждены в том, что сейчас крайне необходим федеральный проект «Борьба с сахарным диабетом». Над разработкой этого документа активно работают под руководством вице-премьера Татьяны Голиковой коллектив нашего центра и ряд общественных организаций. Важно иметь хорошо просчитанную и адресную для каждого региона программу действий, как это было сделано ранее в отношении сердечно-сосудистых и онкологических заболеваний, — отмечает президент Национального медицинского исследовательского центра эндокринологии Минздрава России, академик РАН Иван Дедов.
Медаль за мужество. Долгая и полноценная жизнь с диабетом возможна, считал американский врач-эндокринолог Эллиот Джослин. И учредил в 1948 году международную медаль за мужество, которая вручается людям со всего мира, прожившим с инсулинозависимым сахарным диабетом 50 и 75 лет.

Есть среди них и наши соотечественники, порядка 40 человек в разные годы были удостоены медали «За 50 мужественных лет с диабетом». А Российская диабетическая ассоциация в 2009 году учредила свой знак отличия «Вместе мы сильнее». Им награждаются лица и коллективы, внесшие значительный научный или социальный вклад в миссию и задачи ассоциации. Также звание присваивается и людям со стажем заболевания сахарным диабетом от 25 до 75 лет. Существует и Институт почетного членства, серебряные номерные знаки ручной работы вручаются прижизненно. Среди их обладателей, например, академик, профессор Алексей Степанов — за создание оригинальной первой в России технологии производства инсулина человеческого генно-инженерного полного цикла. Или профессор Татьяна Савенкова — за разработку диабетических продуктов питания. А вот золотые знаки присваиваются посмертно. Ими были награждены Леонид Соболев, экспериментально подтвердивший возникновение диабета при перевязке протока поджелудочной железы, Мойзес Сантьяго Бертони, открывший траву Стевия для европейцев, доктор Эрнесто Рома — создатель первой в мире школы диабета и национальной диабетической ассоциации в Португалии, и многие другие люди, чьи научные работы и практические опыты дали толчок развитию эндокринологии.
